こんにちは。ぎょとらです。
最近、終活という言葉を聞くことが増えていますが、何から取り組んだらいいか分からない方も多いと思います。
まず最初にすべきなのは自分にしか出来ないことをするべきです。
私、ぎょとらは看護師として10年以上働いており、たくさんの方の最後をみてきました
その立場から言わせてもらうと、まず自分自身がどのような最期を迎えたいかを、最初に考えておくべきだと思います!
これを考えていなく、家族の判断で望まない延命や、余命や病名を知らされないまま最期を迎える方も多いです。
自分らしい最後とはどんなものでしょう?
病気や認知症、突然の事故など自分の意見表示ができなくなる可能性があります。元気なうちから考えておくことが大切です。
若い人も例外ではなく、家族が高齢なってきた時に、家族がどんな最後を迎えたいか確認しておく必要がある、と思います。
途中で考えが変わっても構わないので、今の自分の気持ちというものを確認しましょう!
終活の最初に決めるべき3つのこと(やることリスト)
①延命治療はどこまで望むか
□心臓マッサージ □気管挿管(人工呼吸器)
□経管栄養(胃管カテーテル、胃ろう)
□延命は希望しない(苦痛を少なく自然な形の最後)
②どこで最後を迎えたいか
□病院 □施設 □自宅
③最期の時を過ごす環境(どんなものに囲まれていたいか)
好きなもの、好きな食べ物、好きな音楽、誰に会いたいか など
延命治療はどこまで望むか
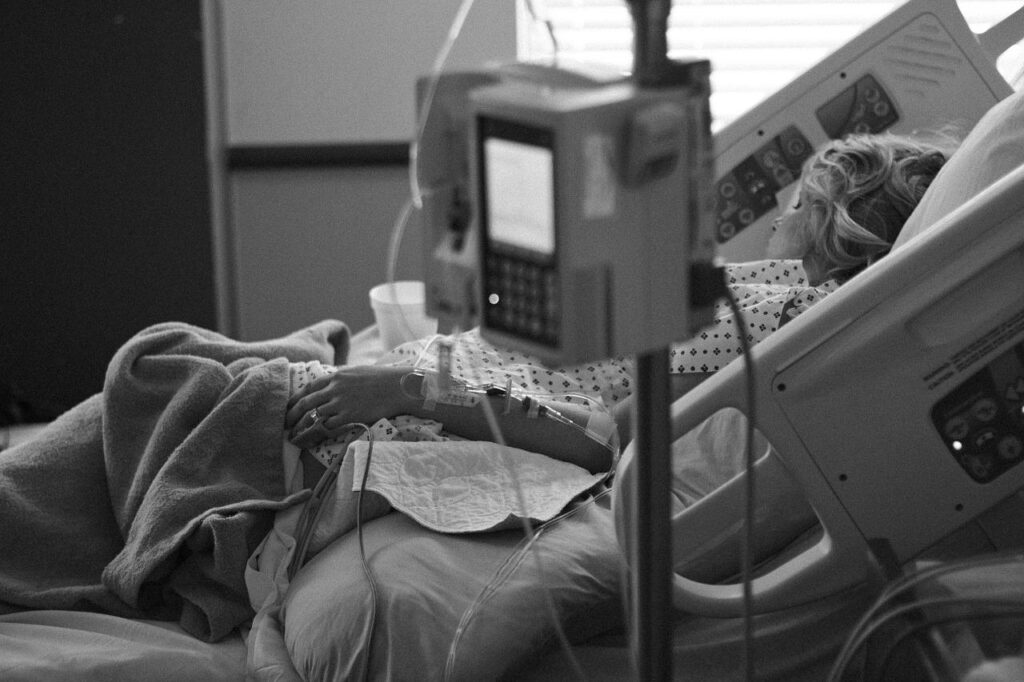
延命治療とは文字のごとく、命を延ばす治療ということです。命の危機にあるときに行う治療です。
延命治療をしても助からないこともありますし、命は助かっても意識のない状態が続ことや医療器具が繋がり自力で生きていけない状態になることもあります。
若い人で有れば延命治療を望む人が多いと思いますが、高齢の方では最期まで辛い思いはしたくないと、望まれない方もいます。
もちろん生きられるなら、なんでもして欲しいという方もいます。
①心臓マッサージ
心臓が止まったときに行う処置です。胸を手で圧迫し心臓から血液を送り出すことです。心肺蘇生であり心臓マッサージと一緒に、あとで説明する気管挿管や点滴の使用を行うことが多いです。
メリット
- 心臓が再び動き出す可能性がある
デメリット
- 心臓が動き出さないことがある
- 圧迫により苦痛を与える(肋骨が折れることもある)
- 蘇生できなかった場合、病気の苦しみに心臓マッサージの苦痛が加わる。さらに、亡くなる最後の時は処置中のため、家族と穏やかに過ごす時間が取れない
②気管挿管による人工呼吸器
呼吸が停止したときに行う処置で、心臓マッサージと一緒に行われます。
空気を肺まで送るために、挿管(管を口から気管まで入れること)して、機械で呼吸をさせます。完全に心停止してしまったら気管挿管しても生命は維持できません。
メリット
- 呼吸を機械で維持でき延命できる
デメリット
- 気管挿管により歯が折れる可能性があります
- 一度挿菅したら病態が改善して、自分で呼吸ができるようになるまでは、機械を外すことはできない。『気管挿菅し命は助かったけど意識も戻らないから、やっぱり管や機械を外して眠らせてあげたい』と思ってもそれはできない
- 蘇生できなかった場合、病気の苦しみに気管挿管の苦痛が加わる。亡くなる最後の時は処置中のため、家族と穏やかに過ごす時間が取れない
③経管栄養
食事が食べれなくなった時に、管を胃や腸に挿入し、そこからから直接、栄養を送る方法です。飲み込む力が弱くなったときや意識がはっきりせず食べれない場合などに行われます。
食べることや飲むことができなくても、栄養をとることができ生命を維持できます。
経管栄養を行なっても、少量の食事(好きなものを少しだけ食べる)や嚥下訓練(飲み込む力のリハビリ)を併用して行うことも可能です。
経管栄養の方法として主に下記の2つがあります。
胃管カテーテル
鼻から胃まで管(カテーテル)を入れ、その管から栄養剤を注入し、栄養を摂取します。
メリット
- 簡単に挿入できる
- 不要になったらいつでも抜くことができる
- 自宅でも管理できる
デメリット
- 鼻から管を入れるため、不快感や違和感がある。認知症の方では自分で抜いてしまう危険がある
- 誤嚥性肺炎のリスクがある
- 口からの食事の摂取が難しい
- 4週間ごとに胃管カテーテル交換が必要
胃ろう
お腹に小さな穴を開け、胃まで続く管を通し、そこから栄養を摂取する方法。
メリット
- 胃管カテーテルに比べ不快感が少ない、カテーテルが抜けにくい
- 誤嚥性肺炎のリスクは、胃管カテーテルより低くなる(リスクはある)
- 口からの食事や嚥下リハビリ(飲み込む力のリハビリ)も行いやすい
- 施設入所を検討する場合、胃管カテーテルより受け入れてくれる施設が多い
デメリット
- 胃ろうを作るには簡単な手術が必要であり入院して行う
- 胃ろうカテーテルの交換が数ヶ月に1回必要であり入院が必要
④延命は希望しない
延命を希望しない場合は、苦痛を取り除くような処置以外は積極的に行わない選択肢です
心臓や呼吸が止まったら、その時が寿命と考え死を受け入れる形になります。
高齢の方では、この選択肢を取れる方が多いです。
延命を望まない場合は、しっかり家族に伝えておきましょう。
いざ、家族が医師から呼び出され生死を選択する立場になると、延命・蘇生を希望してしまう家族が多い現状があります。

どこで最後を迎えたいか

一昔前までは病院で最期を迎えることが当たり前でしたが、今では自宅や施設でも看取りを行うことも多いです。
訪問看護や訪問診療など使い方、住み慣れたところで、親しい人に見守られながら最期を過ごす方も増えています。看取りの経験が豊富な訪問看護もあり、サポートしてくれます。
病院での見取り
メリット
- 医師、看護師がいるため常に対応してくれる。安心感がある。
- 家族の介護などの負担が少ない
デメリット
- 見取りでも採血や気管内吸引など最低限の処置を行うため、処置に対する苦痛がある
- コロナ禍では面会が限られる
- 息を引き取る瞬間に立ち会えないことがある
施設での見取り
メリット
- 病院より制限が少なく、個別性を尊重したケアを受けることができる
- 家族の介護などの負担が少ない
デメリット
- 病院より制限は少ないが制限はある(希望してもできないことがある)
- 施設に入所するには、時間がかかる。また金銭的な負担がある
自宅での見取り
メリット
- 住み慣れた環境で家族にも制限なく会える。自分らしい生活ができる。精神的安定。
- 訪問看護や訪問診療、訪問介護を利用して自宅でも療養が可能
デメリット
- 常に看護師や医師がいないことへの不安がある
- 家族への介護の負担が大きい
- 自宅で看取るための、調整が必要。(ケアマネージャー、訪問診療の医師を探したり、訪問看護などのサービスの調整、ベッドなどの介護物品の準備)
自宅の場合、家族の協力が不可欠なため家族とも意見を交換しておく必要があります。
ちなみに家で看取ると決めていても、いざその時を迎えると、家族が怖くなり救急車を呼ぶことがあります。
救急車は命を救う車てあり、延命処置が行われますので、救急車を呼ぶかは冷静に判断しましょう。
好きなものを伝えておく

自分が意思表示が難しくなっても、意識がなくなっても、好きなものに囲まれていたいですよね。
好きな食べ物や好きな服、好きな趣味など、その時の為に好きなことはなんでもいいので家族に話しておきましょう、
特に聴覚は最後まで残ると言われているので、好きな音楽やテレビなど伝えておくといいかもしれません。
まとめ
以上が看護師が思う終活でまず最初にして欲しいことです。
これは厚生労働省でも取り組みが推奨されている人生会議:ACP(アドバンス・ケア・プランニング)という考え方になります。
東京都では「わたしの思い手帳」という、自分の思いを書き出し整理する手帳も配布しているようです。
日本人は死について考えることや話すことはタブーのような傾向があります。
そのために大切なことを、家族や親しい人と共有しないまま亡くなる方が多いかもしれません。
しかし大事なことなのでぜひ考えて、大切な人と共有してみて下さい。
最後まで読んで頂きありがとうございました。





コメント