血圧測定は看護師の基礎中の基礎ですよね。
しかし、血圧について改めて調べると新たな発見があります。
臨床で役立つ知識を記事にしました。
どうぞ読んでください。
血圧の左右差
血圧は右上腕が左上腕より少しだけ高いのが一般的なんだ。
それは大動脈から上腕へ行く血管が、右の方が早く分岐しているから。
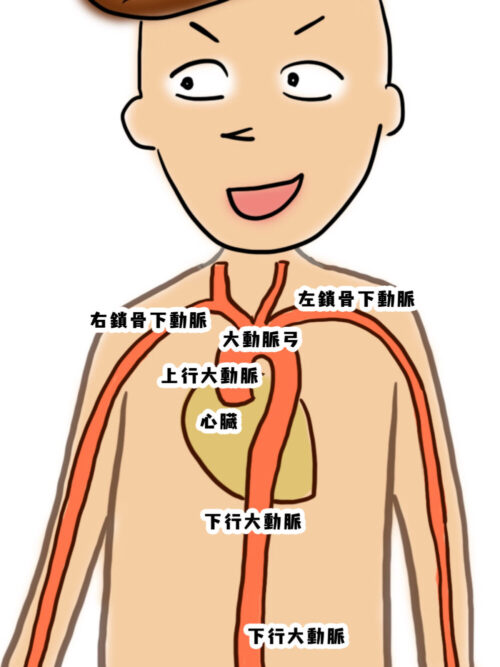
通常、血圧の左右差は10mmHg以内。
それ以上ではこんな疾患が疑われるのさ
- 動脈硬化
- 大動脈解離:左右差20mmHg以上の人の20%
- 高安動脈円(大動脈炎症候群):大動脈およびそこから分岐する太い血管に慢性的な炎症を起こす自己免疫疾患
収縮期血圧と拡張期血圧の差
収縮期血圧:動脈硬化の進行で上昇
拡張期血圧:末梢血管での循環不良で上昇
収縮期血圧と拡張期血圧の差(脈圧)の正常は40~60mmHg。
脈圧が大きい場合には、大動脈などの血管で動脈硬化をきたしている可能性が高い
逆に、脈圧が小さい(収縮期は正常、拡張期が高い)場合は、末梢血管の抵抗が強くなっている可能性があるんだ。原因はストレスや喫煙、飲酒、高脂血症などで末梢循環が不良になっている事が多い。
動脈硬化が進行すると以下の疾患のリスクが高くなると言われる
- 狭心症、心筋梗塞
- 脳梗塞、脳出血、くも膜下出血
どれも生命の危機に陥る疾患なので怖いものである
下肢の血圧測定
上腕で血圧測定ができない場合、下肢で血圧測定を行う事がある
ちなみに上腕で測定できない場合とは
- 乳がんのリンパ節郭清を受けた腕:リンパ浮腫や循環障害の危険
- シャントがある:シャントの閉塞や狭窄、出血、感染のリスク
- 点滴を留置している
下肢の血圧測定は
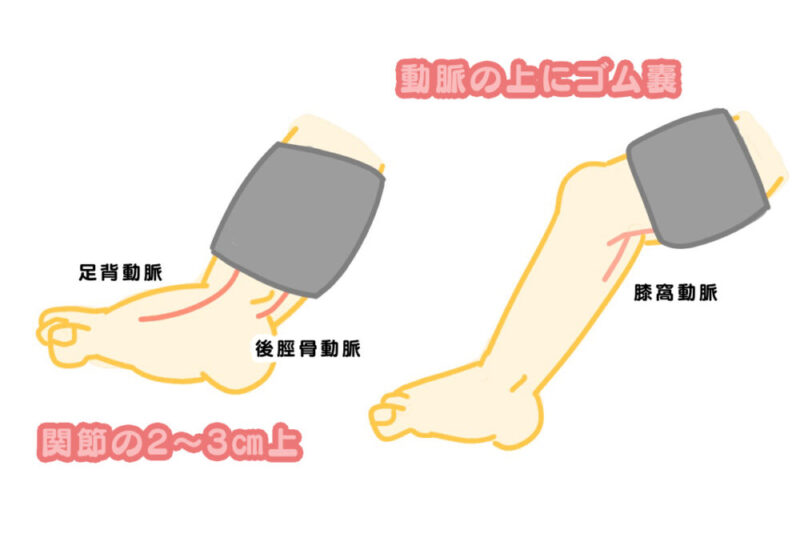
足首では後脛骨動脈/足背動脈、大腿では膝窩動脈で行うのだ。
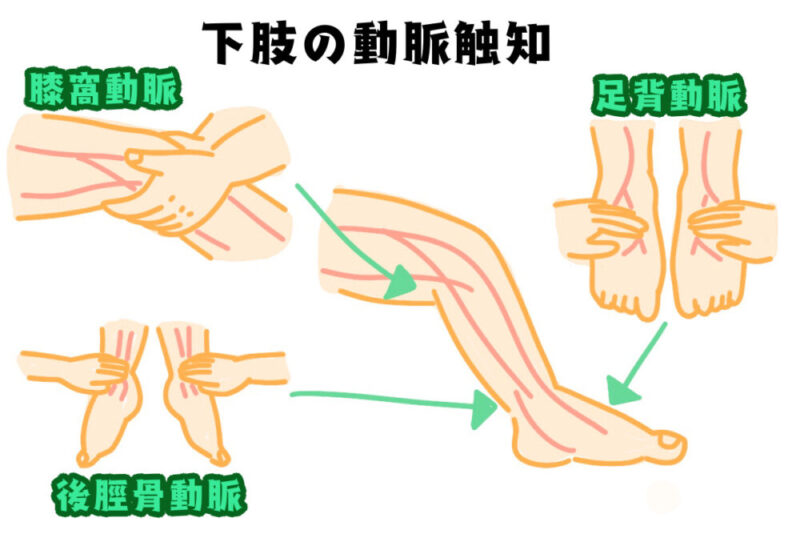
後脛骨動脈から探すのがおすすめだ。見つけやすくマンシェットが巻きやすいからさ。
ちなみに上腕での測定に比べ10%ほど高い値が出るから注意だぜ。
マンシェットも適切な強さ(指1~2本入る)で巻かないと
- ゆるいと測定値が高くなる
- きついと収縮期が低く、拡張期が高く出るから要注意!
血圧測定できない時
血圧が測れない場合、動脈触知によって収縮期血圧を予測することが可能なんだぜ。
橈骨動脈の触知:80mmHg以上
大腿動脈触知:70mmHg以上
頸動脈触知:60mmHg以上
あくまで予測であり目安であることをお忘れなく!
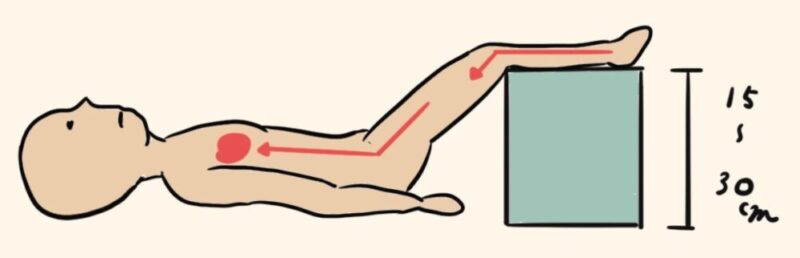
下肢挙上の効果は7分
血圧が低下したらとりあえず下肢挙上!って私も思っていたんだ。
だけどそれは違うらしい。血圧低下時の治療で下肢挙上を推奨する明確なエビデンスはない。
じゃあ、なぜ行うか?それは
それでも下肢挙上で心拍出量が上昇し、血圧が上昇するから。
そして大事なのは下肢挙上は一時的に脳血流を保持するための対応なんだ!
そう、『一時的な方法』という事。
下肢挙上し20秒後に心拍出量は増大するものの、7分後には仰臥位と同様になってしまうのだ。
じゃあ、使えない技術かというと、そうではない。
一時しのぎでも役立つ場面はある。それは
- 血圧低下を伴う失神
- 採血時などの血管迷走神経反射
- 透析導入時の血圧低下
これらの場面は、一時的に血圧をあげればいいときなので役立つんだ。
ということで、下肢挙上は簡単に出来る行為なので血圧が下がった患者を、ただただ見ているだけなら行った方が良いでしょう
しかし、下肢挙上で心臓への血流が増えるということは
心不全の悪化で血圧低下、心原性ショックの場合は心負荷が増大し病態が悪化する可能性があるんだ。
そこだけ覚えておいてけれ。
看護師の求人、募集は【看護のお仕事】まとめ
私自身、改めて血圧について勉強し、知らないことも多くありました。
読んでくれたあなたの役に立つことが出来るなら、また勉強して記事を書きます。
それでは、また明日からそれぞれの持ち場で奮闘しましょう!ありがとうございました。




コメント